Occhio alla macchia! La degenerazione maculare senile

La Degenerazione Maculare Legata all’Età (DMLE), anche chiamata Degenerazione Maculare Senile (DMS), è una malattia degenerativa della macula, ovvero della parte centrale della retina deputata alla visione distinta e alla percezione dei dettagli. E’ la causa principale, nei paesi industrializzati, di perdita severa della visione centrale negli individui al di sopra dei 50 anni. La visione periferica viene invece risparmiata.
Il rischio di DMLE aumenta con l’età. Se piccoli cambiamenti a livello della macula sono normali nel fisiologico invecchiamento retinico, e sono in genere silenti, nella DMLE i cambiamenti sono maggiori e più estesi, fondamentalmente di due tipi: atrofici o neovascolari. Secondo la classificazione più comune, infatti, la DMLE viene suddivisa in:
- DMLE atrofica (detta anche non neovascolare, non essudativa, secca). È la forma più frequente (80-90% di tutti i casi); solo negli stadi più avanzati (10-20% dei casi) può causare una marcata riduzione della visione come conseguenza dell’atrofia centrale. Le alterazioni atrofiche sono solitamente precedute dalla presenza di drusen, ovvero accumuli di materiale di scarto del metabolismo dell’epitelio pigmentato retinico (lo strato più esterno della retina), e da alterazioni dell’epitelio pigmentato retinico stesso. Tende a peggiorare ma lentamente. Può però progredire nella forma più grave, la DMLE neovascolare.
- DMLE neovascolare (detta anche essudativa, umida): pur essendo meno frequente, è la forma più invalidante, responsabile dell’80-90% dei casi di marcata riduzione dell’acuità visiva nella DMLE. Spesso preceduta da drusen e da alterazioni dell’epitelio pigmentato retinico, è caratterizzata dalla formazione di vasi anomali che causano perdite di fluido e/o sangue con conseguente danno alla retina. Lo stadio terminale è rappresentato da una cicatrice. L’evoluzione di questa forma può essere molto rapida (anche 48-72 ore). Forme particolari di DMLE essudativa sono le Proliferazioni Angiomatose Retiniche (RAP) e la vascolopatia polipoidale.
Fattori di rischio
Le condizioni predisponenti sono l’età e la presenza di DMLE in un occhio: circa il 40% di coloro che sono affetti da DMLE in un occhio sviluppa la malattia nell’altro occhio in 3-5 anni.
Il fattore di rischio più importante è il fumo di sigaretta: studi clinici hanno provato la diretta correlazione fra numero di anni di abuso del fumo/numero di sigarette fumate e l’aumento di incidenza di DMLE. Potenzialmente dannosa per la retina è inoltre l’esposizione alla luce, in particolare nelle condizioni di forte intensità delle radiazioni ultraviolette (estate, soggiorno in paesi tropicali, riverbero da neve o specchi d’acqua). Anche l’obesità e l’assunzione di grassi con la dieta sono associate a un aumentato rischio di DMLE. Numerosi studi hanno invece dimostrato l’effetto protettivo di antiossidanti, vitamine C e E, minerali come lo zinco e acidi grassi ώ-3. È importante quindi un’ adeguata assunzione di frutta e verdura fresca, soprattutto verde come spinaci e cavolo verde, e di pesce, ed eventualmente l’utilizzo di specifici integratori.
Studi epidemiologici sembrano inoltre evidenziare che la razza bianca abbia un rischio maggiore di sviluppare DMLE, mentre una miopia maggiore di 3 diottrie risulterebbe in una certa misura protettiva. Controversi rimangono i dati relativi al colore dell’iride (soggetti con iride chiara a maggior rischio). Più recentemente è stata posta attenzione sul ruolo del fattore genetico nella predisposizione alla DMLE: è noto da tempo che i familiari dei soggetti affetti hanno un maggior rischio di malattia, ma ora sono stati individuati alcuni geni precisi associati a un rischio maggiore di sviluppo della DMLE. Uno screening prima che insorgano i sintomi faciliterebbe una diagnosi precoce e, se necessario, un intervento tempestivo e mirato, limitando così i danni.
Sintomi
Nelle forme iniziali il paziente può essere totalmente asintomatico; può talvolta notare modica distorsione delle immagini, sopratutto delle linee rette. Nelle forme neovascolari i sintomi caratteristici sono visione centrale offuscata con calo della vista anche molto rapido; difficoltà di lettura; visione distorta delle immagini. Nelle forme atrofiche i sintomi sono gli stessi ma a evoluzione più lenta e graduale, meno accentuati e in genere con iniziale risparmio della visione centrale.
Diagnosi
Una diagnosi tempestiva è molto importante per limitare il danno. E’ possibile rilevare precocemente una DMLE neovascolare effettuando controlli periodici dall’oculista (ogni anno nella popolazione con più di 50 anni anche in assenza di sintomi) e utilizzando il Test di Amsler, un test molto semplice di autovalutazione. È costituito da una griglia da osservare con un occhio alla volta, ad una normale distanza di lettura, in un ambiente ben illuminato, indossando gli occhiali per vicino se normalmente utilizzati nella lettura.
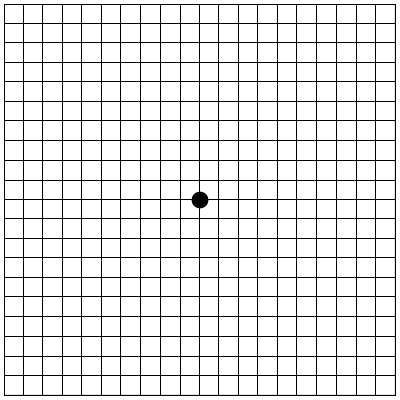
Serve per mettere in risalto i sintomi iniziali della DMLE (le linee della griglia vengono viste ondulate, distorte, interrotte, oppure parti della griglia risultano offuscate, scure o mancanti) o eventuali cambiamenti dei sintomi stessi, indice di un’evoluzione della malattia. In questi casi è importante contattare al più presto l’oculista. I controlli dovrebbero essere più ravvicinati nei soggetti a rischio, ossia nei pazienti che presentano precedente interessamento dell’altro occhio, drusen di grandi dimensioni e a margini sfumati (soft drusen), irregolarità pigmentarie.
Nel sospetto di DMLE la valutazione oculistica deve includere anche un OCT (Tomografia a Coerenza Ottica) e, se in tale esame si riscontrano aspetti riferibili a lesione neovascolare, è indicata un’angiografia retinica. In questo modo si ottiene una diagnosi sicura.
Terapia
La DMLE può provocare un danno visivo irreversibile. Per la DMLE atrofica non esiste ad oggi terapia.
Per la DMLE neovascolare esistono invece possibili trattamenti. Le migliori terapie attualmente disponibili consistono in iniezioni dentro l’occhio (intravitreali) di agenti che contrastano la formazione dei vasi anomali e la perdita di liquido e sangue da questi. Nei casi trattati tempestivamente, prima che il liquido e il sangue abbiano causato danni irreversibili alla retina, si riesce quindi ad ottenere anche un certo grado di recupero visivo.
Prima dell’avvento delle iniezioni intravitreali la terapia principale era quella laser, in particolare la terapia fotodinamica (PDT: PhotoDynamic Therapy). I risultati in termini di acuità visiva erano però certamente inferiori rispetto alle attuali terapie intravitreali.