Alluce valgo: un passo avanti contro il dolore
Definizione
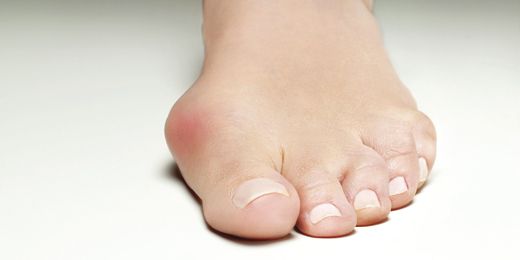
L’alluce valgo è una patologia evolutiva molto comune dell’avampiede caratterizzata da una deformazione a carico del primo dito del piede.
L’alluce appare deviato lateralmente verso le altre dita, con contemporanea sporgenza mediale del primo osso metatarsale.
Il cattivo allineamento assiale dell’alluce verso l’esterno gradualmente provoca un’usura della cartilagine articolare e una deformità interna dell’articolazione metatarso-falangea, con comparsa di dolore e riduzione di movimento.
Cause
Le cause possono essere molteplici e si distinguono in congenite e acquisite.
Le congenite comprendono malformazioni alla nascita (es. piedi piatti), ipoplasie delle ossa metatarsali, vizi assiali delle ginocchia (ginocchio valgo), ipotonie muscolari secondarie a malattie neurologiche, predisposizione genetica (anamnesi familiare positiva).
Le acquisite sono da ricondurre ad utilizzo di calzature improprie per la fisiologia del piede (punta stretta, pianta stretta o tacco troppo alto) che costringono l’alluce a rimanere in una posizione innaturale, esiti di fratture a carico del piede, aumento ponderale di peso, alterazioni di postura o importante regressione del tono muscolare, retrazioni elastiche del tendine achilleo, patologie reumatiche come l’artrite reumatoide o la gotta, alcune malattie neuromuscolari o del tessuto connettivo spesso su base autoimmune.
Manifestazione
È una patologia che colpisce più frequentemente le donne rispetto agli uomini e si manifesta maggiormente in età evoluta o comunque dopo la quinta decade di vita.
Le fasi iniziali della patologia si manifestano con progressiva deformità dell’asse meccanico dell’alluce con modesta sintomatologia dolorosa, spesso indotta dall’utilizzo di calzature con tacco rialzato e avampiede stretto. Posizioni a lungo in piedi, lunghe camminate o attività sportive come il running possono scatenare fasi dolorose. Tale condizione, spesso intermittente, soprattutto nella donna può durare anni. Con il progredire della patologia la deformità si evidenzia sempre di più accompagnandosi ad ispessimento mediale della pelle alla base dell’alluce.
La pelle appare dura e callosa, occasionalmente arrossata a causa della formazione di una borsite metatarso-falangea secondaria alla sporgenza ossea.
L’osso della testa del primo metatarso gradualmente aumenta di spessore e volume, producendo deformità e protuberanze visibili e palpabili medialmente all’alluce. La patologia può evolvere con deviazione laterale del primo dito sempre maggiore, sottraendo spazio al 2° e 3° dito del piede fino a sovra o sottoporsi alle stesse o addirittura causando un 2° dito a martello.
L’evoluzione della patologia evidenzia sempre più frequentemente il dolore anche per attività e richieste funzionali modeste fino a presentarsi anche a riposo. La mobilità dell’alluce gradualmente si riduce per l’alterazione elastica della capsula articolare, per la riduzione del mantello cartilagineo e per la formazione di asperità ossee della metatarso-falangea, chiamate osteofiti.
Una delle complicanze dell’alluce artrosico non trattato è l’alluce rigido con radicale modifica dell’eventuale trattamento chirurgico (artrodesi).
È sempre più difficile utilizzare le calzature, che gradualmente producono alterazioni di forma e obbligano il paziente a ricercare scarpe dedicate o compatibili con la propria deformità.
Diagnosi
Generalmente, l’osservazione clinica è sufficiente per diagnosticare l’alluce valgo, in quanto la deformità risulta chiara e ben evidente. La valutazione clinica con l’anamnesi e con l’esame obiettivo deve evidenziare la qualità elastica dell’articolazione metatarso-falangea dell’alluce, lo stato di libertà delle dita limitrofe, delle articolazioni del meso e retropiede.
È importante rilevare le caratteristiche posturali del paziente, le linee di lavoro in carico e in dinamica del piede e della caviglia. La diagnostica radiologica deve essere eseguita con radiografie in carico con proiezioni dorso–plantari ed eventualmente con l’ausilio di una risonanza magnetica nucleare (RMN) per valutare al meglio la vascolarizzazione ossea delle teste dei metatarsi o lo stato di usura della cartilagine articolare, qualora vi fosse il sospetto di una necrosi ossea metatarsale.
Trattamento
La scelta del trattamento dipende dalla genesi della deformità, dalla gravità del disturbo e dalla quantità del dolore provocato.
Nei casi meno gravi si può prevedere un trattamento conservativo che consiste nell’uso di calzature comode che permettano alle dita dei piedi di avere molto spazio.
Trattare alterazioni posturali con terapia fisica e ginnastiche di allungamento muscolotendineo dell’achilleo e tonificazione dei muscoli cavizzanti del piede, ginnastiche assistite e autogestite di mobilizzazione articolare delle dita del piede.
Nelle fasi iniziali possono essere utili tutori separadito di neutralizzazione delle deformità per rilassare la capsula articolare alla notte, utilizzare dei cuscinetti separa dita e plantari correttivi di sostegno della volta plantare per distribuire uniformemente il peso del corpo e la pressione nella deambulazione.
Utilizzare farmaci antidolorifici, pomate antinfiammatorie (FANS) ed eventuali trattamenti locali con FANS in presenza di borsite metatarso-falangea.
La terapia definitiva in condizioni non migliorabili o correggibili con il trattamento conservativo diventa chirurgica con l’intento di restituire all’alluce il suo asse e la posizione anatomicamente corretta attraverso la rimozione del tessuto osseo in eccesso e la correzione ossea metatarsale e/o falangea (osteotomia).
L’ospedalizzazione può essere generalmente in regime di Day Hospital, l’anestesia è generalmente locoregionale o spinale. La chirurgia prevede una attenta e corretta pianificazione pre-intervento per poter eseguire la tecnica chirurgica più appropriata.
La correzione metatarsale prevede un’incisione cutanea per poter esporre l’articolazione ed eseguire la resezione ossea (osteotomia) nella sede ritenuta più opportuna. Sono a disposizione del chirurgo svariate metodiche per effettuare l’osteotomia. La stabilizzazione ossea della nuova e corretta posizione si ottiene con l’infissione (osteosintesi) di vitine o fili metallici in titanio. Oggi sono possibili tecniche con metodica tradizionale definita a cielo aperto e tecniche di mini invasività che riducono l’incisione cutanea e favoriscono la velocità di guarigione. Ovviamente le metodiche sono molto soggettive, opinabili dal chirurgo e dal grado di deformità e correzione ossea da eseguire.
Il trattamento post operatorio prevede un carico immediato con scarpe/pantofole post-operatorie dedicate da portare per 4 settimane ed un’eventuale assistenza delle stampelle in base alle capacità di coordinazione e di equilibrio del paziente. A 4 settimane viene eseguito un controllo radiografico e clinico, si valuta il corretto decorso delle osteotomie, si abbandona la scarpa post-operatoria per tornare gradualmente ad una calzatura comoda. Il ripristino di condizioni normali in assenza di gonfiore e una piena ripresa dell’attività fisico-sportiva non avviene generalmente prima di 3 mesi circa dall’intervento.
Dr. Andrea Berardi, Direttore dell’Unità di Ortopedia e Traumatologia, IRCCS MultiMedica